Sehr geehrte Frau Kollegin,
sehr geehrter Herr Kollege!
In diesem Newsletter geben wir Ihnen einen kurzen Überblick über die häufigsten und besonders aktuellen Ursachen des genitalen Ulcus (genital ulcer disease, GUD).
Das genitale Ulcus
Dem Ulcus im Genital- und Perigenitalbereich liegen viele verschiedene Ursachen zugrunde. Traumen, sowie immunologische und maligne Prozesse können im Genitalbereich ulceröse Veränderungen hervorrufen. Besonders beunruhigend für PatientInnen sind diese Läsionen, wenn sie nach einem Sexualkontakt im Rahmen einer sexuell übertragbaren Erkrankung als genital ulcer disease (GUD) auftreten. Die Ursachen einer GUD sind in der Tabelle 1 gelistet und werden im Pilzambulatorium im Rahmen des Ulcusprogramms mittels einer PCR-Analyse eines Abstriches aus dem Ulcus als Zusatzuntersuchung neben anderen Verfahren innerhalb kurzer Zeit (mit Ausnahme von Mpox) abgeklärt. In der Abbildung 1 ist die Evaluierung der Infektionszahlen einer GUD bei einer Kohorte von 60 PatientInnen graphisch dargestellt.
Tabelle 1: Ursachen eines genitalen Ulcus, hervorgerufen durch sexuell übertragbare Infektionen
- HSV genitalis (HSV 1 und HSV2)
- Syphilis (Treponema pallidum)
- Cytomegalie (CMV)
- Lymphogranuloma venereum (LGV)
- Ulcus molle (Haemophilus ducreyi)
- Mpox
Abbildung 1: Im Pilzambulatorium diagnostizierte Fälle eines genitalen Ulcus bei 60 PatientInnen im Jahr 2023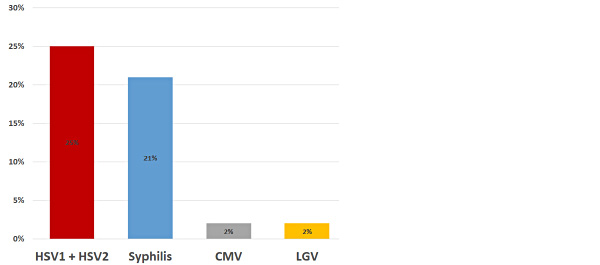
Die häufigste Ursache einer genitalen Erosion oder Ulzeration stellt im Pilzambulatorium eine Infektion mit HSV1 (in 30% der Fälle) oder HSV2 (70%) dar, gefolgt von einer Infektion mit Treponema pallidum. Diese Zahlen stimmen mit internationalen Datenerhebungen überein.
In diesem Newsletter werden aktuelle Informationen über H.genitalis und die Syphilis als häufigste Ursachen einer GUD und über Mpox aufgrund der aktuellen medizinischen Präsenz zusammengefasst:
Herpes genitalis
Die Herpes simples Viren 1 oder 2 (HSV1, HSV2) können im Genital- und Perigenitalbereich eine oder mehrere schmerzhafte zunächst bullöse, in weiterer Folge erosive oder sogar ulzeröse Läsionen verursachen (Abb.2). Trotz antiviraler Therapie gelingt es nicht, das Virus aus dem Körper zu eliminieren. Vor allem bei physischer oder psychischer Belastung ist eine Reaktivierung des HSV aus den Ganglien des Rückenmarks möglich und verursacht ein Rezidiv unterschiedlicher Intensität und oft auch mit untypischer Klinik. Mittels PCR kann die virale DNA mit hoher Sensitivität nachgewiesen werden. Diese Untersuchung wird als Kassenleistung auch in den Pilzambulatorien angeboten. Eine Therapie der Symptome ist durch Virostatika gut möglich und in den Therapieleitlinien der ÖGSTD gelistet. Das Herpesrezidiv kann durch eine Dauerprophylaxe soweit unterdrückt werden, dass während der Einnahme keine Rezidive auftreten und die Lebensqualität sowie das Sexualleben der betroffenen PatientInnen nicht belastet werden. Genaue Angaben über die empfohlenen Therapieoptionen finden Sie in den Leitlinien der ÖGSTD (www.oegstd.at)
Abbildung 2: Herpes genitalis bei der Frau und beim Mann, hervorgerufen durch HSV2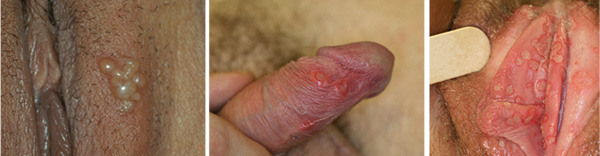
Syphilis
Es besteht sowohl in Österreich als auch europaweit eine Zunahme der Syphilis, insbesondere bei männlichen Patienten, und hier vor allem bei MSM (men having sex with men). (Abb. 3).
Abbildung 3: Gemeldete syphilitische Infekte in Österreich (Daten der AGES)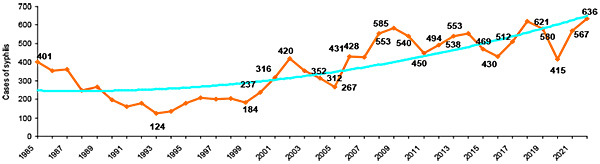
Die Gefahr, einen syphilitischen Infekt während eines einzigen Sexualkontakts mit einer infektiösen Person zu akquirieren, wird mit etwa 30% sowohl für den männlichen als auch weiblichen Sexualpartner angegeben. Ulcera, die nach etwa 3-4 Wochen auftreten, haben unterschiedliche Größe und imponieren als Einzelläsion oder als multiple Ulzerationen im Genital- oder Perigenitalbereich (selten auch extragenital) (Abb.4). Diese schmerzlosen Ulzera sind typischerweise auch von einer Lymphknotenschwellung begleitet und heilen nach etlichen Wochen wieder ab.
Abbildung 4. Syphilitischer Primäraffekt bei männlichen und weiblichen PatientInnen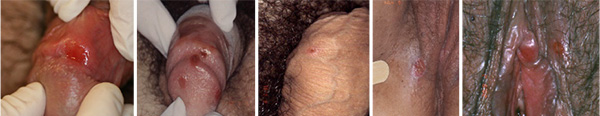
Die Diagnose der Syphilis
erfolgt im Pilzambulatorium mittels Dunkelfeld als point of care test, und dem Nachweis von Antikörpern mittels VDRL, TPHA und dem IgM-Nachweis. Seit kurzem haben wir die Syphilisdiagnostik durch die PCR-Untersuchung von Treponema pallidum im Abstrich der Läsion erweitert. Die PCR ergänzt die Dunkelfelduntersuchung als rascher und verlässlicher Nachweis der DNA von Treponema pallidum vor allem bei der primären Syphilis und ist bei unklarer Klinik und noch negativer oder grenzwertiger Syphilisserologie hilfreich und empfehlenswert. Sie ermöglicht eine rasche und eindeutige Diagnose einer vorhandenen Syphilis im Frühstadium. Die PCR Untersuchung wird im Pilzambulatorium als zusätzliche und äußerst sensitive Methode im Rahmen einer syphilitischen Abklärung bei einem kompletten Ulcusnachweisprogramm kostenlos angeboten, als Einzeluntersuchung ist der Nachweis kostenpflichtig. Die Untersuchung wird trotz mehrmaliger Hinweise auf deren Bedeutung nicht von den Kassen übernommen.
DoxyPEP: eine postexpositionelle Prophylaxe zur Verhinderung der Syphilis?
Seit kurzem wird die postexpositionelle Prophylaxe mit 200mg Doxycyclin innerhalb von 24 - 72 Stunden postkoital (DoxyPEP) zur Verhinderung einer bakteriellen Infektion, insbesondere der Syphilis, diskutiert. Diese erweist sich als besonders effizient zur Verhinderung bakterieller Infektionen in bis zu 70%; Nachteile wie Darmprobleme, Photosensitivität und eine Resistenzentwicklung gegen Doxycyclin müssen allerdings berücksichtigt werden.
DoxyPEP wird unter folgenden Voraussetzungen von CDC empfohlen:
- Empfehlung nur für sensitive Risikopersonen (MSM and TGW TransGenderWomen)
- nach bakterieller Infektion innerhalb der letzten 12 Monate
- nur nach Beratung als Prophylaxe gegen bakterielle STIs: Syphilis, Chlamydien, Gonorrhoe
Mpox
Mpox-Viren (MPXV) sind Orthopoxviren. Sie zirkulieren als 2 genetische Gruppen (Kladen): Klade Ia und Ib (Anpassung an Menschen?) sowie Klade IIa und IIb (milder Verlauf).
Die Bezeichnung „Monkeypox“ bzw. „Affenpocken“ lässt sich lediglich durch die 1958 stattgefundene Laborentdeckung des Virus in Dänemark bei asiatischen Affen erklären. Es besteht jedoch kein Konnex mit der Affenpopulation. Daher wurde der Name 2022 von der WHO auf Mpox geändert.
Das Virus tritt endemisch in Zentral- und Westafrika als Zoonose auf, natürliche Wirte sind kleine, waldbewohnende Nagetiere wie afrikanische Streifenhörnchen, Siebenschläfer oder Gambia-Riesenhamsterratten, die das MPXV auf den Menschen übertragen können.
Auch von Mensch zu Mensch ist eine Übertragung möglich und erfolgt insbesondere bei Klade II des MPXV durch engen, meist sexuellen Kontakt mit Bläscheninhalt erkrankter Personen, seltener auch durch Tröpfcheninfektion oder kontaminierte Gegenstände.
Das Krankheitsbild ist unterschiedlich stark ausgeprägt, Symptome treten nach einer Inkubationszeit von 1-21 Tagen auf und imponieren zunächst als fieberhafter Infekt mit Halsschmerzen, Husten und gelegentlichen Durchfällen. Wie häufig bei viralen Infekten, tritt erst im zweiten Stadium ein pockenähnliches Exanthem mit schmerzhaften Ulzerationen auf, die häufig im Genitalbereich lokalisiert sind. (Abb. 5). Bei entsprechendem Verdacht, sollte eine Infektion mit Mpox bei Ulzerationen im Genitalbereich abgeklärt werden.
Abbildung 5: Klinische Bilder einer Mpox Infektion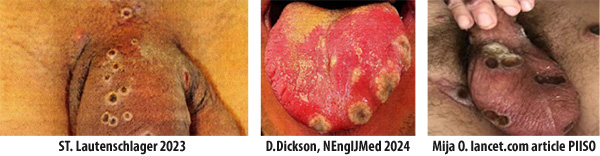
Mpox Infektionen in Afrika
Der „hot spot“ der Erkrankungsfälle in Afrika ist seit 2021 die Demokratische Republik Congo (DRK). (Abb 6).
Abbildung 6: Mpox-Infektionen in afrikanischen Ländern von 2022-2024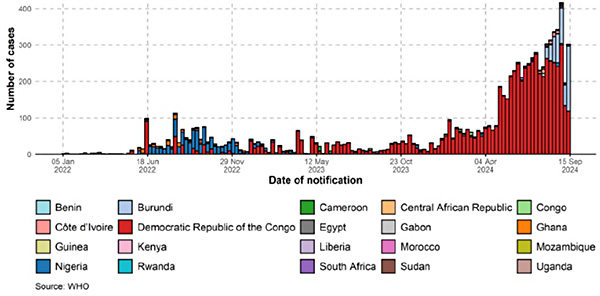
Verliefen Klade I Infektionen in der Vergangenheit mit schweren Symptomen und etlichen Todesfällen, zeigte der globale Ausbruch von MPXV im Jahr 2022 in der DRC mit Klade IIb einen milden Verlauf.
Im November 2023 kam es erneut zu einem Ausbruch in weiteren afrikanischen Ländern mit einem Anstieg von Klade II durch engen Kontakt (sexuell und non-sexuell). Auch im Jahr 2024 wurden 46 000 Mpox infektionen (Klade I und II) in zahlreichen Ländern Afrikas wieder mit Schwerpunkt in der DRC nachgewiesen, davon mit etwa 1000 Todesfällen. Während der letzten 6 Wochen wurden erneut 1647 Mpox-Infektionen in der DRC diagnostiziert. Zusätzlich muss mit einer hohen Dunkelziffer gerechnet werden.(ECDC2024)
Mpox Infektionen in Europa
In Europa sind die Infektionszahlen wesentlich geringer, wobei die gemeldeten Mpox-Erkrankungen in Spanien mit >8000 Fällen wesentlich höher liegen als in Österreich (353). Im Vergleich dazu sind in Deutschland 3800 gemeldet worden.
Vor allem die erst kürzlich erstmals aufgetretenen Klade Ib Infektionen wurden nicht nur in Afrika (DRC, Burundi, Uganda, Sambia und Ghana) beobachtet, sondern auch in UK, Schweden, Indien und Thailand. ECDC aktualisiert die Infektionen in regelmäßigen kurzen Abständen.
Impfungen
Die in der EU zugelassene Impfung gegen Pocken (Imvanex ®) ist ein auf dem modifizierten Vaccinia Virus Ankara basierender attenuierter Lebendimpfstoff (MVA-BN) der 3. Generation, der auch gegen Mpox seit 22.7.2022 zugelassen ist und in 2 Dosen mit 28 Tagen Abstand verabreicht wird. Jynneos ist ein US-Impfstoff mit einer Zulassung der FDA.
Zielgruppen für eine Impfprophylaxe sind vulnerable Personen: multipartner MSM, multipartner Transpersonen, sex workers, Reisende in Krisengebiete.
Bei Fragen oder Anregungen zu den ausgeführten Themen lade ich Sie zu einer Kontaktaufnahme unter Diese E-Mail-Adresse ist vor Spambots geschützt! Zur Anzeige muss JavaScript eingeschaltet sein! ein.
Mit den besten Wünschen für die Vorweihnachtszeit verbleibe ich mit kollegialen Grüßen
Univ.-Prof. Dr. Angelika Stary
